
Choroby płuc stanowią coraz poważniejszy problem, szczególnie w krajach rozwiniętych, dotkniętych zjawiskiem starzenia się społeczeństw. Szacuje się, że schorzenia układu oddechowego dotykają około 45% seniorów i stanowią trzecie w kolejności najczęstsze dolegliwości wśród tej części populacji. Choroby płuc mają różną etiologię, przebieg, rokowania oraz proces leczenia, jednak łączą je początkowe objawy, które zbagatelizowane mogą doprowadzić do nieodwracalnych zmian w tkance płucnej.
Do chorób płuc zalicza się wiele jednostek chorobowych, od zapalenia oskrzeli czy zapalenia płuc, poprzez astmę, POChP, rozedmę płuc, mukowiscydozę, sarkoidozę, gruźlicę aż po nowotwór płuc. Nie wolno bagatelizować problemów z oddychaniem, przewlekłego kaszlu, bólu w klatce piersiowej lub innych objawów wskazujących na problemy z układem oddechowym. Poniżej przybliżamy najczęściej występujące choroby płuc u seniorów.
Przewlekła obturacyjna choroba płuc (POChP)
Przewlekła obturacyjna choroba płuc (POChP) jest jedną z głównych przewlekłych chorób układu oddechowego. Wśród populacji seniorów patogeneza oraz jej objawy związane są ściśle z procesem starzenia się układu oddechowego. Wraz z wiekiem zmianom ilościowym i jakościowym ulegają włókna elastyczne miąższu płucnego, zimniejsza się sprężystość oraz elastyczność płuc, przez co pojawiają się skłonności do zapadania się drobnych oskrzeli w czasie wydechu. W przebiegu POChP dochodzi do zwężenia małych oskrzeli i niszczenia miąższu płucnego, co powoduje wydechowe zapadanie się dróg oddechowych. Postępujące zaburzenia wentylacyjne w tej chorobie spowodowane są przewlekłym stanem zapalnym dróg oddechowych, miąższu płucnego i naczyń płucnych. Proces starzenia organizmu niekorzystnie wpływa na funkcje komórek zapalnych, zaś zmniejszenie liczby oraz obniżenie aktywności limfocytów T powoduje spadek odporności komórkowej.
POChP występuje u około 10% całej populacji, częstość występowania znacząco wzrasta wraz z wiekiem – u osób po 40. r. ż. występuje u około 20%, zaś powyżej 70. r. ż. nawet u 50% osób.
Współcześnie POChP uznaje się za chorobę ogólnoustrojową. Głównymi objawami poza płucnymi są osłabienie mięśni szkieletowych oraz zmniejszenie masy ciała i zaburzenia stanu odżywania. Głównymi czynnikami wpływającymi na rozwój POChP są:
- za główną przyczynę wystąpienia choroby uważa się palenie papierosów – zarówno czynne jak i bierne;
- ekspozycja na pyły oraz substancje chemiczne w miejscu pracy (kurz zbożowy, kurz bawełny, pył węglowy itp.);
- czynniki klimatyczne – zanieczyszczenie powietrza atmosferycznego;
- powracające infekcje układu oddechowego o podłożu wirusowym lub bakteryjnym;
- uwarunkowania genetyczne – płeć męska, wrodzone upośledzenie produkcji α1-antytrypsyny.
Diagnoza POChP składa się z kilku głównych elementów. Pierwszym etapem diagnozy jest szczegółowy wywiad lekarski, który obejmuje informacje z zakresu palenia /narażenia na dym papierosowy w przeszłości oraz obecnie; występowania duszności wysiłkowej; występowania kaszlu ze skąpym odksztuszaniem czy napadowych duszności w nocy.
Kolejnym etapem jest badanie przedmiotowe, które obejmuje:
- Zwrócenie uwagi na pojawienie się sinicy, która w przebiegu tej choroby obejmuje wargi, język, nos, płatki uszne czy dalsze części kończyn dolnych. Wystąpienie sinicy świadczy o zaawansowanym stadium POChP.
- Obserwacja zmian oddechu – w przebiegu choroby występuje wydłużenie fazy wydechu (w zaawansowanym stadium, chory podczas wydechu może dodatkowo używać mięśni mostkowo – obojczykowo – sutkowych. Można także zaobserwować „beczkowaty” kształt klatki piersiowej – powiększenie przednio-tylnej części, co jest konsekwencją rozdęcia płuc.
- Obniżenie dolnych granic płuc stwierdzone podczas opukiwania klatki piersiowej (występuje ograniczenie ruchomości klatki piersiowej oraz opukowy odgłos bębenkowy).
- Osłabienie szmeru pęcherzykowego, pojawienie się świstów, furczenia, rzężenia.
- Kontrola BMI.
Następnym etapem diagnostycznym, na podstawie którego możliwe jest rozpoznanie POChP jest spirometria. Badanie to wykonuje się dwukrotnie – bez oraz ponownie z podaniem leku rozszerzającego oskrzela. Wynik badania umożliwia także określenie stopnia zaawansowania choroby. W analizie spirometrii należy uwzględnić trzy główne parametry. FVC – natężoną pojemność życiową (ilość powietrza jaką badany może wydmuchać z płuc po możliwe najgłębszym wdechu), FEV1 – nasilona przeciwsekundowa objętość wdechowa (ilość powietrza jaką badany może wydmuchać z płuc w pierwszej sekundzie) oraz FEV1/FCV – tzw. test Tiffeneau.
W populacji seniorów trudno jest prezencyjnie rozpoznać POChP, związane jest to z brakiem możliwości określenia czy obniżenie wskaźnika FEV1/FVC jest wynikiem procesu starzenia się organizmu czy rozwoju choroby. W związku z tym w diagnozie osób starszych zmniejszono wskaźnik referencyjny – dolna granica u osób w wieku średnim to 80%, u osób starszych <65%. W badaniu spirometrycznym znacząco łatwiej rozpoznać się POChP w stopniu umiarkowanym oraz wyższym.
POChP – objawy i leczenie
Głównymi objawami tej choroby jest kaszel oraz duszność początkowo związana jedynie z wysiłkiem fizycznym, które często jest bagatelizowane przez seniorów i ich najbliższych, uznając objawy te za naturalny objaw starzenia się organizmu.
Leczenie POChP opiera się głównie na przyjmowaniu wziewnych leków do końca życia. Lekarz przy wyborze konkretnego preparatu bierze pod uwagę stopień zaawansowania choroby, choroby współistniejące czy ewentualne działania niepożądane.
Śródmiąższowe choroby płuc i zwłóknienie płuc
Choroby śródmiąższowe płuc związane są z przewlekłym zapaleniem pęcherzyków oraz oskrzelików, połączone często z włóknieniem przestrzeni śródpęcherzykowych. Procesy te prowadzą do nieodwracalnych niszczeń tkanki płucnej oraz upośledzenia jej funkcji poprzez nadmierny rozpad fibroblastów i syntezę kolagenu. W konsekwencji prowadzą do zgonu chorego, szacuje się, że średnia długość życia pacjenta od postawienia diagnozy wynosi około 3 lat. Pod określeniem śródmiąższowe choroby płuc znajduje się ponad 100 różnych jednostek chorobowych, także śródmiąższowe zapalenie płuc, których wspólnymi objawami są: postępująca duszność wysiłkowa; uczucie przewlekłego zmęczenia; zaburzenia wentylacji o typie restrykcji oraz obustronne, rozsiane zmiany w obrazie radiologicznym płuc. W przebiegu śródmiąższowych chorób płuc bardzo często zachodzą procesy zwłóknień. Istnieje niewiele badań ukierunkowanych na zbadanie epidemiologii tej grupy chorób. Uznawanym za jedno z najbardziej wyczerpujących opracowań, są badania prowadzone w latach 1988-1990 w hrabstwie Bernalillo, Nowy Meksyk, USA. Z badań tych wynika, że około 50% przypadków śródmiąższowych chorób płuc stanowią zwłóknienia płuc. Choroby z tej grupy częściej dotykają mężczyzn. Czynnikami wpływającymi na występowanie śródmiąższowych chorób płuc są między innymi:- narażenie na pyły – organiczne i nieorganiczne;
- zanieczyszczenie powietrza w aglomeracjach miejskich;
- palenie papierosów;
- zawodowe narażenie na metale takie jak aluminium i kobalt (np. w przemyśle samochodowym);
- stosowanie leków przeciwarytmicznych amiodaron czy trójpierścieniowych leków antydepresyjnych, zwłaszcza imipraminy.
Zapalenie płuc
Zapalenie płuc stanowi częsty powód hospitalizacji seniorów, należy również do jednej z najczęstszych przyczyn zgonów. Wraz z wiekiem w obrębie płuc następuje szereg zmian, które wpływają na zmniejszenie pojemności życiowej płuc. Są to przede wszystkim zmniejszona sprężystość płuc, zwiększona sztywność ścian klatki piersiowej czy zmniejszenie siły mięśni oddechowych. U seniorów obserwuje się także osłabienie odruchu kaszlowego, co sprzyja aspiracji treści żołądkowej czy zmniejszeniu pojemności dyfuzyjnej płuc. Najczęstszymi drobnoustrojami, które odpowiadają za poza szpitalne zapalenie płuc są bakterie i wirusy: Streptococcus pneumoniae, Klebsiella pneumoniae, Haemophilus influenzae, Mycoplasma pneumoniae, Legionella pneumoniae, Chlamydophilia pneumoniae, Viruses – RS oraz Staphylococcus aureus. Czynnikami ryzyka zachorowania na zapalenie płuc są w głównej mierze: wiek, hospitalizacja, konieczność intubacji oraz mechanicznej wentylacji, palenie tytoniu, nadużywanie alkoholu, otyłość, zaburzenia odżywiania, częstotliwość antybiotykoterapii, choroby współistniejące. Do podstawowych objawów zapalenia płuc należy zaliczyć przede wszystkim:- kaszel;
- duszności;
- przyspieszony oddech;
- krwioplucie;
- uczucie bólu w klatce piersiowej o charakterze opłucnowym;
- gorączka powyżej 38 stopni Celsjusza (co ważne, u około 20-50% seniorów w przebiegu zapalenia płuc nie odnotowuje się gorączki);
- dreszcze;
- poty;
- bóle mięśni;
- osłabiony odgłos opukowy w obrębie nacieku zapalenia w badaniu przedmiotowym klatki piersiowej.
- delirium – rodzaj zaburzeń świadomości obejmujących między innymi halucynacje, zaburzenia rytmu czuwania i snu, zaburzeni równowagi, majaczenie;
- skłonności do upadków;
- ogólne osłabienie i uczucie silnego zmęczenia;
- objawy ze strony układu pokarmowego;
- utarta apetytu;
- spadek masy ciała.
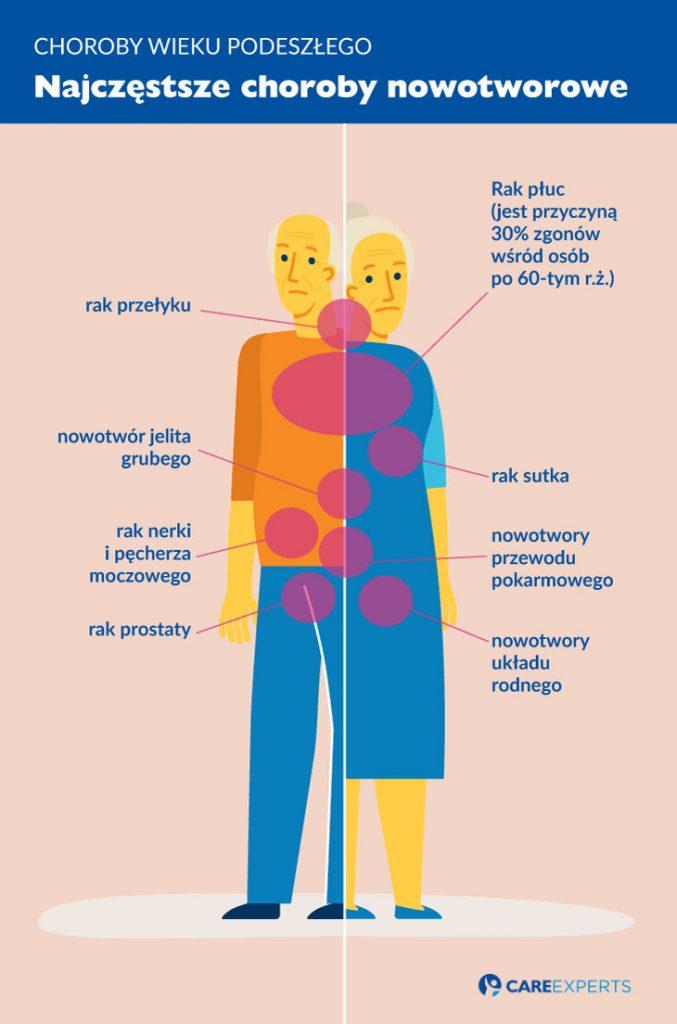
Rak płuc
Rak płuca jest jednym na najgroźniejszych i najczęściej występujących nowotworów zarówno wśród mężczyzn jak i kobiet. Typowymi objawami raka płuca są:
- kaszel (występuje u około 45-75% chorych);
- duszność (występuje u około 30-50% chorych);
- krwioplucie (występuje u około 19-29% chorych);
- ból w klatce piersiowej (występuje u około 25-50% chorych);
- powracające zapalenie płuc.
Podstawą diagnostyczną jest ocena histopatologiczna wycinków z guza. 80% wszystkich przypadków stanowi rak drobnonabłonkowy. Leczenie chirurgiczne możliwe jest jedynie w przypadku 20-30% chorych. Wśród pacjentów, u których możliwe jest drożenie leczenia operacyjnego 5 letnie przeżycie (w onkologii stanowi kryterium wyleczenia) uzyskuje zaledwie 35% chorych. Niedrobnonabłonkowy rak płuc we wczesnych stadiach zaawansowania (I i II) leczony jest chirurgicznie, w stadium III najczęściej wdraża się leczenie skojarzone, zaś w stadium IV leczenie chirurgiczne ma bardzo ograniczone zastosowanie. Oprócz leczenie chirurgicznego możliwa jest chemioterapia, radioterapia, radiochemioterapia oraz leczenie celowane.
Gruźlica
Według danych Światowej Organizacji Zdrowia z 2014 roku gruźlica pozostaje nadal globalnym problem – rocznie odnotowuje się około 9 milionów nowych zakażeń, zaś 1,5 miliona chorych rocznie umiera. Gruźlica najczęściej dotyka płuc, może jednak objąć także górne drogi oddechowe, układ limfatyczny, nerwowy, moczowo-płciowy czy kostno-stawowy. Leczenie gruźlicy jest długotrwałe – trwa kilka miesięcy i obejmuje szereg leków o dużym natężeniu. Jednak pomimo tego choroba może pozostawić trwałe następstwa lub nawet doprowadzić do śmierci.
Astma
Astma jest chorobą, która może pojawić się w każdym wieku, zaliczana jest do przewlekłych chorób płuc. Związana jest z przewlekłym stanem zapalnym, który powoduje nadaktywność oskrzeli, co z kolei prowadzi do występowania napadów duszności, kaszlu oraz świszczącego oddechu. Objawy te wywołuje skurcz mięśni gładkich oraz gromadzenie się w drzewie oskrzelowym wydzieliny, oraz w czasem występowaniem zmian w budowie ścian oskrzeli. Napady kaszlu, duszności najczęściej występują w nocy oraz nad ranem. Choroba ta charakteryzuje się okresami zaostrzenia, które w niektórych przypadkach możliwe doprowadzić nawet to śmierci.
Choroby płuc i problemy z płucami – podsumowanie
Choroby płuc są zróżnicowaną grupą schorzeń, których przebieg, rokowania i leczenia znacząco mogą się od siebie różnić. W kontekście seniorów o chorobach płuc mówi przede wszystkim o zapaleniu płuc, przewlekłej obturacyjnej chorobie płuc, chorach śródmiąższowych płuc, astmie, gruźlicy czy raku płuc. Wszystkie te schorzenia łączą początkowo podobne objawy – przede wszystkim kaszel oraz duszności. Jednak doświadczony pulmonolog, lekarz specjalizujący się w chorobach płuc, już po krótkim wywiadzie oraz badaniu przedmiotowym jest w stanie postawić wstępną diagnozę. W przypadku seniorów ważne jest, aby każdy niepokojący objaw skonsultować z lekarzem, który w razie konieczności zlecali kolejne badania.
Objawy i sposoby leczenia chorób płuc są uzależnione od występującej choroby. W niektórych przypadkach stosowane jest leczenie objawowe, przy czym ważne jest właściwe nawadnianie organizmu oraz stosowanie się do zaleceń lekarza. Seniorzy wiele chorób infekcyjnych przechodzą ciężej niż młodsi wiekiem pacjenci, w związku z czym należy monitorować ich stan zdrowia.
Autor: Klaudia Prus, Koordynator Opieki Domowej w Care Experts
Źródła:
- Kozak-Szkopek Elżbieta, Ocena kliniczna chorego w poszedłbym wieku z przewlekłą obturacyjną chorobą płuc, Gerontologia Polska, tom 15, 3, s. 61-88.
- Golec Marcin, Władysiuk-Blicharz Magdalena, Świewak Radosław, Śródmiąższowe choroby płuc i zwłóknienie płuc – problem starzejących się społeczeństw.
- Lubiński Wojciech, Przewlekła obturacyjna choroba płuc u osób starszych, GERIATRIA 2008; 2, s. 151-156.
- Kałucka Sylwia, Trudności w leczeniu POChP u osób starszych, GERIATRIA 2019; 13, s. 167-176.
- Gładka Anna, Zatoński Tomasz, Wypływ zanieczyszczenia powietrza na choroby układu oddechowego, Kosmos. Problemy Nauk Biologicznych, Tom 65, nr. 4, 2016, s. 573-582.
- Ulatowska Agnieszka, Plagens-Rotman Katarzyna, Bączyk Grażyna, Włodarczyk Elżbieta, Miechowicz Izabella, Pawlaczyk Mariola, Jóźwiak Andrzej, Zapalenie płuc wśród pacjentów geriatrycznych wojewódzkiego szpitala na nerwowo i psychiczne chorych „Dziekanka” w Gnieździe, GERIATRIA, 2015; 9, s. 253-242.
- Rzyman Witold, Rak płuca, Forum Medycyny Rodzinnej, Tom 2, Nr 6, 2018, Rak płuca | Rzyman | Forum Medycyny Rodzinnej (viamedica.pl)


Zostaw komentarz