
Parkinsonizm (określany także jako zespół parkinsonowski) jest zespołem neurologicznym charakterystycznym dla uszkodzeń występujących w układzie pozapiramidowym – szczególnie w strukturach istoty czarnej oraz gałki bladej. Ma różnorodną etiologię – może wystąpić w wyniku powikłań chorób neurodegeneracyjnych, zmian miażdżycowych czy w konsekwencji przyjmowania leków. Parkinsonizm nie jest tożsamy z chorobą Parkinsona – jest to szersze pojęcie określające charakterystyczne objawy, które mogą wystąpić w przebiegu choroby Parkinsona oraz innych schorzeń.
Czym jest parkinsonizm?
Objawy parkinsonizmu pierwotnego
Czym charakteryzuje się parkinsonizm wczesny?
Jak objawia się parkinsonizm atypowy?
• Otępienie z ciałami Lewy’ego (DLB)
• Zanik wieloukładowy (MSA)
• Zwyrodnienie korowo-podstawne (CBD)
• Postępujące porażenie ponadjądrowe (PSP)
• Otępienie czołowo-skroniowe z zespołem parkinsonowskim sprzężone
z chromosomem 17 (FTD-17)
Parkinsonizm wtórny – objawy
Objawy parkinsonizmu polekowego?
Parkinsonizm naczyniowy – symptomy
Diagnoza parkinsonizmu
Parkinsonizm, a aktywność fizyczna
Podsumowanie
Czym jest parkinsonizm?
Współcześnie widoczna jest tendencja do coraz większego zainteresowania chorobami układu nerwowego, które powiązane są w wiekiem, a powodują przede wszystkim zaburzenia ze strony układu ruchowego oraz neurospchiatrynego. Bezsprzecznie jest to powiązane z faktem postępującego straszenia się społeczeństw. Według szacunków, jeżeli nie zmienią się tendencje w 2030 roku populacja seniorów po 65. roku życia w krajach wysoko uprzemysłowionych będzie wynosiła około 275 mln ludzi (co stanowi około 23% społeczeństwa).
U osób starszych najczęstszymi zaburzeniami neurologicznymi są pozapiramidowe zaburzenia ruchowe. Należy pamiętać, iż u seniorów typowym jest występowaniu chorób współistniejących, co znacząco wpływa na trudności w diagnostyce oraz zastosowaniu optymalnych postępowań leczniczych.
Współczesna medycyna wyróżnia dwa zespoły objawowe pozapiramidowych zaburzeń ruchowych:
- zespół hipokinetyczny, do którego zaliczany jest przede wszystkim parkinsonowski;
- zespół hiperkinetyczny, do którego zalicza się pląsawicę, atetozę, mioklonie, drżenia, tiki, dystonię.
Zespół parkinsonowski stanowi 2% przyczyn niepełnosprawności w krajach uprzemysłowionych w populacji powyżej 65. roku. Jest także jedną w głównych przyczyn niepełnosprawności seniorów. Szacuje się, iż ryzyko wystąpienia zespołu parkinsonowskiego w ciągu życia jest na poziomie 1/40.
Współcześnie wyróżnia się trzy główne grupy parkinsonizmu: parkinsonizm pierwotny, parkinsonizm wtórny oraz parkinsonizm atypowy. Parkinsonizm jest bardzo zróżnicowany, w celu dokładnego sklasyfikowania danej grupy zespołów parkinsonowskich konieczna jest obserwacja kliniczna, szczegółowy wywiad lekarski oraz badanie przedmiotowe.
Istnieje wiele przyczyn powstania zespołu parkinsonowskiego, jednak jego najczęstszą przyczyną jest idiopatyczna choroba Parkinsona – dotyczy ponad 60% populacji chorych. W drugiej kolejności pod względem występowania jest choroba Alzheimera.
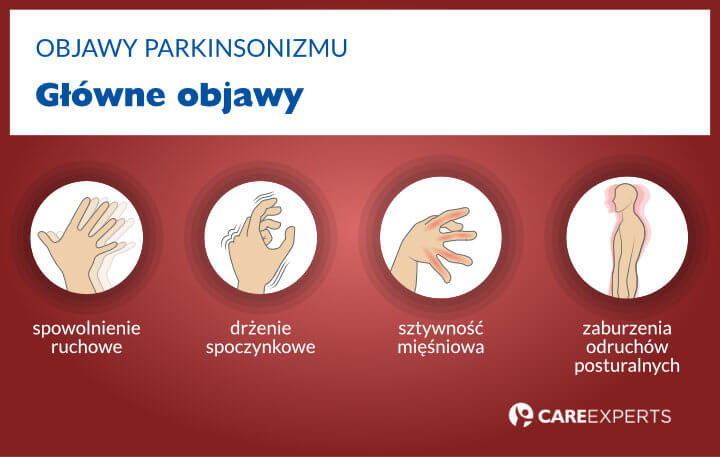
Parkinsonizm posiada cztery główne objawy, aby móc postawić diagnozę osoba chora powinna wykazywać minimum dwa z nich:
- spowolnienie ruchowe (bradykinezja);
- drżenie spoczynkowe;
- sztywność mięśniowa;
- zaburzenia odruchów posturalnych.
Klasyfikacja zespołu parkinsonowskiego nieustannie podlega dynamicznym zmianom i uaktualnieniom.
Objawy parkinsonizmu pierwotnego
Parkinsonizm pierwotny, czyli neurozwyrodnieniowych stanowi największą grupę, zalicza się do niego chorobę Parkinsona oraz atypowe zespoły parkinsonowskie.
Choroba Parkinsona jest przewlekłą chorobą układu nerwowego, charakteryzuje się utratą neuronów w skutek odkładania się w nich patologicznego białka a-synukleiny. Choroba Parkinsona charakteryzuje się występowaniem zespołu zaburzeń ruchowych oraz pozaruchowych. Należy zaznaczyć, iż choroba Parkinsona nie jest tożsama z parkinsonizmem. Parkinsonizm zawiera w swoim obrazie klinicznym osiowe symptomy choroby Parkinsona, jednak posiada on także inne objawy oraz inne przyczyny.
Głównymi objawami choroby Parkinsona są:
- bradykinezja – spowolnienie ruchowe;
- sztywność mięśniowa;
- drżenie spoczynkowe;
- zaburzenie postawy;
- ściszona, monotonna mowa;
- chód drobnymi krokami, tzw. szuranie;
- hipomimiczna, pozbawiona emocji twarz;
- brak możliwości balansowania jedną kończyną górną podczas chodzenia;
- w początkowej fazie występowanie objawów jednostronnych;
- dobra odpowiedź na leki dopaminergiczne (lewodopa), która utrzymuje się przez co najmniej 5 lat.
Natomiast objawami, które wykluczają chorobę Parkinsona, ale mogą wskazywać za parkinsonizm, są:
- leczenie neuroleptykami;
- zaburzenia gałkoruchowe;
- zaburzenia móżdżkowe;
- guz mózgu;
- objaw Babińskiego;
- nawracające udary mózgu;
- jednoznacznie potwierdzone zapalenie mózgu;
- wodogłowie normotensyjne.
W Parkinsonizmie pierwotnym oprócz choroby Parkinsona oraz parkinsonizmu atypowego wyróżnia się także parkinsonizm młodzieńczy. Dotyczy on chorych u których choroba rozpoczęła się przed 21 rokiem życia. Cechą charakterystyczną parkinsonizmu młodzieńczego są znacznie bardziej nasilone zaburzenia.
Rehabilitacja w parkinsonizmie
|
Czym charakteryzuje się parkinsonizm wczesny?
Parkinsonizm jest zespołem schorzeń bardzo zróżnicowanych. Można jednak wskazać na kilka podstawowych objawów, które występują w początkowej fazie choroby, zaś z czasem nabierają na sile.
- występowanie drżenia spoczynkowego;
- wystąpienie bradykinezji, czyli ogólne spowolnienia ruchowego;
- spadek aktywności, który powiązany jest ze znacznym spowolnieniem oraz zubożeniem ruchów;
- trudności w kontrolowaniu ciała oraz utrzymania postawy;
- odczuwalna sztywność mięśniowa, która wynika przede wszystkim ze zwiększonego napięcia włókien mięśniowych;
- wystąpienie objawów dyzartrii, czyli monotonna, powolna, niekiedy niewyraźna mowa;
- wystąpienie zubożenia mimiki twarzy, często określane jako maskowata twarz.
Jak objawia się parkinsonizm atypowy?
Parkinsonizm atypowy charakteryzuje się klasycznymi objawami choroby Parkinsona, pojawiają się jednak dodatkowe objawy, do których należy zaliczyć między innymi piramidowe, móżdżkowe czy gałkoruchowe. Zespoły parkinsonizmu atypowego określane są niekiedy jako „parkinsonizm plus”. Niestety parkinsonizm atypowy charakteryzuje się słabą odpowiedzią na wdrożone leczenie dopaminergicznego. Brak odpowiednio skutecznego leczenia parkinsonizmu atypowego prowadzi do szybszego nasilenia objawów oraz szybszej utraty niezależności przez osobę chorobą.
Atypowymi zespołami parkinsonowskimi o podłożu neurozwyrednieniowymi są przede wszystkim:
- otępienie z ciałami Lewy’ego (DLB);
- zanik wieloukładowy (MSA);
- zwyrodnienie korowo – podstawne (CBD);
- postępujące porażenie ponad jądrowe (PSP);
- otępienie czołowo-skroniowe z zespołem parkinsonowskim sprzężone z chromosomem 17 (FTDP-17).
Ponad to, w ostatnim czasie coraz częściej pojawiają się doniesienia o nowych zespołach parkinsonizmu atypowego o podłożu genetycznym, gdzie występują cechy typowe dla PSP czy MSA.
Objawy parkinsonizmu atypowego pojawiają się zwykle około 60. roku życia, choroba dotyka równie często kobiety jak i mężczyzn. Do klasycznych objawów ruchowych należy zaliczyć zaburzenia równowagi, trudności z chodzeniem czy częste upadki do tyłku (mogą zdarzać się nawet kilka razy dziennie). Pacjenci z parkinsonizmem atypowym poruszają się niepewnym chodem oraz mają nieskoordynowane ruchy całego ciała. Niekiedy pacjenci wskazują, iż mają uczucie jakby stopy mieli przyklejone do podłogi. Innymi objawami ruchowymi parkinsonizmu atypowego są:
- spowolnienie aktywności w ciągu dnia;
- zmiana wyrazu twarzy – może pojawić się wytrzeszcz oczu z uniesionymi brwiami oraz zmarszczonym czołem;
- sztywność obejmująca mięśnie szyi;
- trudności z poruszaniem gałkami ocznymi, szczególnie w dół, niekiedy występuje mimowolne mruganie bądź trudność w otwieraniu oczu;
- chrapliwy, niewyraźny głos;
- trudności z połykaniem.
Przebieg parkinsonizmu atypowego jest zróżnicowany u każdego pacjenta – u jednego pacjenta dominującym objawem ruchowym może być spowolniony chód, zaś u drugiego dominującym objawem może być drżenie i sztywność mięśniowa (tak jak w przebiegu choroby Parkinsona).
W przebiegu parkinsonizmu atypowego oprócz objawów ruchowych występują także objawy pozaruchowe – przede wszystkim zaburzenia neuropsychiatryczne oraz autonomiczne – ich wczesne rozpoznanie ma znaczenie w diagnostyce różnicowej oraz postępowaniu terapeutycznym. W przypadku parkinsonizmu atypowego już we wczesnym etapie choroby pojawiają się typowe dla późnej fazy choroby Parkinsona objawy pozaruchowe, takie jak apatia, znaczące zburzenia funkcji wykonawczych, czy zaburzenia autonomiczne. Należy zaznaczyć, iż nasilenie zaburzeń emocjonalnych, poznawczych oraz zaburzeń zachowania w parkinsonizmie atypowym jest zróżnicowane – neuropsychologiczny profil tych zaburzeń jest istotny w diagnozowaniu poszczególnych zespołów parkinsonizmu atypowego.
U pacjentów cierpiących na parkinsonizm atypowy obserwuje się obniżenie sprawności funkcjonowania pamięci epizodycznej, czyli zdolności zapamiętywania nowych informacji czy zdarzeń. W związku z tym pacjenci wykazują spowolnienie procesu uczenia się, trudności ze spontanicznym przypomnieniem informacji z pamięci.
Otępienie z ciałami Lewy’ego (DLB)
W obrazie neuropsychologicznym w początkowej fazie otępienia z ciałami Lewy’ego dominują zaburzenia uwagi, funkcji wzrokowo-przestrzennych czy funkcji wykonawczych. Zaburzenia funkcji wzrokowo – przestrzennych we wczesnym etapie choroby oznacza zwiększone prawdopodobieństwo wystąpienia omamów wzrokowych w późniejszych fazach. Równie charakterystycznym jest występowanie (znacznie częściej niż w przypadku innych chorób neurozwyrodnieniowych) „zespołów błędnego rozpoznawania”. Najczęściej występuje zespół Capgrasa – zaburzenie to związane jest rozpoznawaniem osób na poziomie emocjonalnym i polega na urojeniowym przeświadczeniu, iż osobę bliską zastąpił jej sobowtór. Ponad to, w przebiegu otępienia z ciałami Lewy’ego obserwuje się :
- nasilenie zaburzeń procesów wzrokowo-przestrzennych;
- nasilenie zaburzeń uwagi;
- trudności z inicjowaniem czynności;
- nasiloną podatność na dystrakcję (rozpraszanie uwagi);
- niespójność w wypowiedziach;
- zmianę nastawienia poznawczego;
- pojawienie się tendencji perseweracyjnych (zaburzenie polegające na uporczywym powtarzaniu tej samej czynność – może być to gest, słowo, fraza);
- pojawienie się intruzji (wtrąceń), które spowodowane są zaburzeniami uwagi wzrokowej oraz funkcji wykonawczych.
Zanik wieloukładowy (MSA)
Zanik wieloukładowy – wariant z zespołem parkinsonowskim, który charakteryzuje się m.in. następującymi cechami:
- drżenia są nieregularne, niekiedy określane jako polinimioklonie palców ręki;
- dysautonomia, która objawia między innymi nietrzymaniem moczu, zaparciami czy hipotonią ortostatyczną (nagłe zmiany ciśnienia tętniczego przy zmianie pozycji, które powodują np. zawroty głowy);
- łagodne nasilenie zaburzeń poznawczych;
- pogorszenie nastroju;
- podwyższony poziom niepokoju;
- spowolnienie przetwarzania informacji;
- zaburzenia funkcji wykonawczych;
- zaburzenia pamięci operacyjnej (krótkotrwałej);
- otępienie (diagnozowane u kilkunastu procent chorych).
Zwyrodnienie korowo-podstawne (CBD)
Objawy ruchowe w zespole parkinsonowskim jakim jest zwyrodnienie korowo-podstawne są bardzo zróżnicowane. W początkowym etapie choroby charakterystycznym jest występowanie jednostronnych objawów, które stosunkowo długo się utrzymują. Do innych objawów należy zaliczyć:
- dystonia kończyny górnej (mimowolne ruchy, które powodują wyginanie oraz skręcanie ciała, co w konsekwencji prowadzi do przyjmowania nienaturalnej postawy);
- mioklonie spoczynkowe oraz prowokowane dotykiem (gwałtowne oraz nagłe skurcze mięśni);
- korowe zaburzenia czucia (dotyczą trudności w zidentyfikowaniu kształtów rysowanych na skórze);
- zjawisko obcej kończyny (chorzy często określają ją jako niezależną, autonomiczną oraz iż nie mają nad nią kontroli);
- apraksja (zaburzenie neurologiczne, które powoduje trudność lub niezdolność do wykonania znanych czynności na polecenie (np. zapięcie guzików);
- zaburzenia mowy;
- zaburzenia funkcji wykonawczych;
- zaburzenia wzrokowo – przestrzenne;
- akalkulia (upośledzenie lub utrata zdolności wykonywania nawet najprostszych działań matematycznych);
- zaburzenia czucia korowego;
- praksja pozy (problem z naśladowaniem układu palców demonstrowanego przez osobę przeprowadzającą badanie, jest to efektem ogólnych trudności ze swobodnym ułożeniem kończyn przez chorego);
- trudności w demonstracji wyobrażonego użycia przedmiotów (np. naśladowanie wbijania gwoździ czy czynności czesania się).
Postępujące porażenie ponadjądrowe (PSP)
Postępujące porażenie ponadjądrowe (PSP) daje pierwsze objawy po około 40. roku życia. Choroba rozpoczyna się zwykle od upadków i/lub wystąpienia zaburzeń zachowania. Charakterystycznym dla postępującego porażenia ponadjądrowego jest fakt, iż w tym zespole parkinsonowskim sztywność dotyczy przede wszystkim mięśni osiowych. Powoduje to nadmiernie wyprostowaną postawę chorego oraz mocno odczuwalną sztywność mięśni karku. Cechą charakterystyczną PSP jest występowanie porażenia pionowych ruchów gałek ocznych, co skutkuje spotęgowaniem zaburzeń wzrokowych. Porażenie to znacząco zwiększa ryzyko upadków oraz istotnie utrudnia komunikację z otoczeniem.
W przypadku postępującego porażenia ponadjądrowego wystąpienie objawów ruchowych może być poprzedzone ujawnieniem się zaburzeń zachowania oraz zaburzeń wykonawczych. Bardzo często pacjenci cierpiących na PSP wykazują trudności z kontrolą, inicjowaniem oraz hamowaniem własnej aktywności. Brak tej kontroli sprowadza się do podejmowania nieprzemyślanych decyzji czy niebezpiecznych zachowań. Pacjenci cierpiący na postępujące porażenie ponadjądrowe relatywnie często wykazują trudności ze zmianą nastawianie, strategii działa czy też hamowania już podjętych działań – przykładem może być tu wkładanie do ust zbyt dużej ilości jedzenia bez poprzedzającego przełknięcia jego poprzedniej porcji. Często u chorych cierpiących na PSP obserwuje się także tendencje perseweracyjne w ruchach. U niektórych pacjentów zaobserwowano także apraksje idiomatyczną – a więc zaburzenie neurologiczne, które polega na niezdolności lub znacznej trudności w wykonywaniu znanych ruchów na komendę. Objawiać się to może np. trudnością w zapięciu guzików, czy wypowiedzeniu konkretnych słów.
Otępienie czołowo-skroniowe z zespołem parkinsonowskim sprzężone z chromosomem 17 (FTDP-17)
W przebiegu otępienia czołowo-skroniowego z zespołem parkinsonowskim sprzężonym z chromosomem 17 występują zaburzenia funkcji wykonawczych, funkcji zachowania oraz zaburzenia funkcji językowych. Przebieg choroby jest bardzo zróżnicowany – jest to między innymi uwarunkowane genetycznie. Objawami FTDP 17 są:
- afazja z zaburzoną płynności mowy;
- pomijanie stronne;
- zaburzenia gałkoruchowe;
- dysautonomia (rodzaj neuropatii, która polega na utrudnionym przenoszeniu przez nerwy informacji z mózgu i rdzenia kręgowego do poszczególnych części ciała, może objawiać się na wiele sposobów, np. trudnościami z zachowaniem określonej pozycji ciała).
Parkinsonizm wtórny – objawy
Zdarza się, że objawy parkinsonizmu towarzyszą innym chorobom. W przypadku, kiedy parkinsonizm spowodowany jest ekspozycją na szkodliwe substancje oraz gdy wywołany on jest inną jednostką chorobą, może to być:
- parkinsonizm toksyczny, który powstaje w wyniku zatrucia manganem, cyjankiem MPTP czy tlenkiem węgla;
- parkinsonizm polekowy, który powstaje poprzez wpływ przyjmowanych neuroleptyków;
- parkinsonizm metaboliczny, powstały w wyniku niewydolności przytarczyc;
- parkinsonizm pozapalny, wywołany w efekcie śpiączkowego zapalenia mózgu;
- parkinsonizm pourazowy;
- parkinsonizm w przebiegu wodołgowia normatensyjnego (zespół Hakima);
- parkinsonizm w przebiegu guza mózgu;
- parkinsonizm w przebiegu chorób otępiennych – choroba Alzheimera, otępienie z ciałami Lewy’ego, otępienie czołowo – skroniowe;
- parkinsonizm w przebiegu chorób neurodegeneracyjnych, między innymi zwyrodnienie korowo-podstawne, choroba Wilsona, neroakantycytoza i inne.
Objawy parkinsonizmu wtórnego mogą pojawić się np. w konsekwencji ciężkiego zatrucia tlenkiem węgla. Objawy w takim przypadku mogą pojawić w kilka miesięcy do kilku lat po tym wypadku. Literatura medyczna wskazuje także na narażenie na zachorowanie na zespół parkinsonowski pracowników przemysłu i górnictwa – ma to związek z wdychaniem substancji zawierających mangan. Wywołanie objawów parkinsonizmu wiązane jest także z ekspozycją na cyjanki, rtęć, alkohol metylowy, lakiery oraz inne substancje chemiczne.
Pełny zespół objawów parkinsonowskich obserwuje się także u pacjentów leczonych pewną grupą leków np. pacjentów leczonych psychiatrycznie, lecz nie tylko. Wywołanie tych objawów stosowaną farmakologią określana jest parkinsonizmem polekowym. W przypadku znacznego odsetku pacjentów cierpiących na parkinsonizm polekowy, po odstawieniu danego leku objawy ustępują całkowicie. Badania wykazują, iż parkinsonizm polekowy może pojawić się po długotrwałym przyjmowaniu cinnariziny i flunariziny – preparatów, które powszechnie stosowane są w leczeniu zaburzeń krążenia mózgowego.
Parkinsonizm wtórny może być także konsekwencją procesu uciskowego mózgu. W przypadku niektórych nowotworów poprzez ucisk, a w konsekwencji uszkodzenie struktur mózgu mogą doprowadzić od powstania objawów parkinsonizmu. We wczesnej fazie choroby mogą występować jedynie objawy neurologiczne, jednak wraz z rozwojem choroby dołączają do nich inne, co jest sygnałem dla lekarza, aby zlecić odpowiednie, dodatkowe badania. W przypadku osób starszych guz w mózgu może być następstwem nawet z pozoru nie niebezpiecznego urazu głowy. Leczenie tego typu schorzeń wymaga w zdecydowanej większości wdrożenia leczenia operacyjnego.
Zaburzenia krążenia mózgowego także mogą wpłynąć na pojawienie się parkinsonizmu – określanego potocznie parkinsonizmem miażdżycowym. Ten rodzaj parkinsonizmu spowodowany jest wieloma małymi i rozsianymi zawałami, a więc miejscami niedokrwienia. Proces chorobowy opiera się na powstawaniu zatorów we krwi, których źródłem są zmiany miażdżycowe w ścianach dużych tętnic oraz przebytych zawałach serca. Inną przyczyną zmian tego rodzaju w mózgu jest miażdżyca zatorowa tętnic, czy przewlekłe nadciśnienie tętnicze. Parkinsonizm miażdżycowy diagnozowany jest poprzez analizę działania układu krążenia, objawów neurologicznych, a także wyników tomografii komputerowej oraz rezonansu magnetycznego. Leczenie polega w głównej mierze na zapobieganiu postępowi uszkodzeń mózgu poprzez wdrożenie odpowiedniego leczenia internistycznego.
Parkinsonizm wtórny może pojawić się także u pacjentów cierpiących na wodogłowie wewnętrzne. Schorzenie to polega dużym poszerzeniu komór mózgu, które powstaje w wyniku między innymi zapalenia opon mózgowych, krwotoku wewnątrzczaszkowego, czy urazu głowy. W celu zdiagnozowania konieczne jest wykonanie tomografii komputerowej mózgu, zaś leczenie powinno być operacyjne. Pacjenci cierpiący na parkinsonizm wtórny wywołany wodogłowiem wewnętrznym wykazują zaburzenia chodzenia, spowolnienie ruchów, niedowład nóg, a także zaburzenia funkcji zwieraczy oraz otępienie umysłowe.
W pierwszej połowie XX wieku obserwowano najwięcej przypadków parkinsonizmu na tle zapalnym. Było to spowodowane epidemią śpiączkowego zapalenia mózgu, która miała miejsce w latach 20-tych. Współcześnie coraz rzadziej zdarza się, aby infekcja wirusowa, bakteryjna czy grzybicza przebiegała wraz z objawami parkinsonowskimi.
Występują także zespoły parkinsonizmu wtórnego, którego podłoże znajduje się w zmianach pourazowych. Dotyczy to pacjentów u których obserwuje się powtarzające, systematyczne urazy, które uszkadzają różne okolice mózgu. Także długotrwały stres oraz wytężona mobilizacja sił może doprowadzić do powstania parkinsonizmu wtórnego. Związane jest to z faktem, iż w silnym stresie w organizmie dochodzi do znacząco większego zużycia brakującej dopaminy, która przyspiesza ujawnienie się choroby.
Objawy parkinsonizmu polekowego?
Parkinsonizm polekowy, określany także jako polekowy zespół Parkinsona jest pozapiramidowym zespołem hipertoniczno-hipokinetyczny, który uwarunkowany jest dopaminolitycznym działaniem leków. Mechanizm parkinsonizmu polekowego sprowadza się do blokowania przekaźnictwa domaminergicznego w prążkowiu, co skutkuje wystąpieniem zaburzeń czynności ruchowych. Parkinsonizm polekowy występuje głównie u pacjentów stosujących neurleptyki (szczególnie I generacji). Występowanie tego zespołu obserwuje się także u pacjentów stosujących inne leki, które wykazują właściwości dopaminolityczne (np. cinaryzyna, metoklopramid czy flunaryzyna). Najczęstszymi lekami, po których występują nasilone zaburzenia pozapiramidowe są między innymi: haloperidol, perfenazyna klopentikosol czy trifuoperazyna. Zdarzają się także przypadku występowania parkinsonizmu po zastosowaniu soli litu, progesteronie, amiodaronie czy kwasie walproinowym.
Parkinsonizm polekowy występuje:
- częściej u kobiet niż mężczyzn (szczególnie w bardzo młodym wieku oraz po 50. roku życia;
- u pacjentów przyjmujących duże dawki silnych neuroleptyków;
- u pacjentów u których w krótkim czasie znacząco zwiększano dawki neuroleptyków;
- pacjenci, u których wdrożono więcej niż jeden neuroleptyk bądź neuroleptyk w połączeniu z solami litu;
- u pacjentów, którzy stosują leki o słabych właściwościach cholinolitycznych;
- u pacjentów, z poszerzeniem komór bocznych mózgu.
Charakterystycznym objawem parkinsonizmu polekowego jest występowanie drżeń symetrycznych – w przypadku Parkinsona w początkowej fazie choroby występują objawy jednostronne. Ponad to u pacjentów obserwuje się wzmożone napięcie mięśniowe w połączeniu z bradykinezją (zubożeniem ruchowym). Pacjenci u których występuje parkinsonizm polekowy najczęściej występuje przygarbiona postawa ciała, niepewny chód oraz spowolnione ruchy połączone z drżeniami mięśni zlokalizowanych w okolicy palców rąk oraz ust. Równie charakterystycznym objawem tego typu parkinsonizmu jest występowanie zaburzeń wegetatywnych – np. wzmożona potliwość czy ślinotok. W przebiegu parkinsonizmu polekowego występują skurcze, które obejmują różne grupy mięśni – między innymi twarzy, oczu, języka, przełyku, krtani, kończyn czy kręgosłupa. W związku z tym u chorego może pojawić przymusowe i nienaturalne ułożenie głowy, przymusowe wysuniecie języka, niewygodne ułożenie kończyn czy napady wejrzeniowe. Częstym objawem parkinsonizmu polekowego jest także dystonia, czyli mimowolne ruchy, które powodują skręcanie oraz wyginanie różnych części ciała, przez co pacjenci przyjmują nienaturalną postawę ciała. Pacjenci odczuwają także ból oraz lęk.
Leczenie parkinsonizmu polekowego w głównej mierze polega na podawaniu cholinolistycznych leków przeciwparkinsonowskich.
Parkinsonizm naczyniowy – symptomy
Pierwszy opis parkinsonizmu naczyniowego został sporządzony w 1920 roku przez Critchley’a. Od tego czasu terminologia kliniczna tej jednostki chorobowej niejednokrotnie ewaluowała, aż do 1980 roku, kiedy zaakceptowano określenie VaP.
Szacuje się, iż parkinsonizm naczyniowy występuje u około 3-5% wszystkich przypadków tego schorzenia – należy zaznaczyć, iż wielu neurologów uważa, iż dane te nie są doszacowane, a parkinsonizm naczyniowy stanowi znacznie większy odsetek wszystkich przypadków. Parkinsonizm naczyniowy obok parkinsonizmu polekowego stanowi najczęstszą formę parkinsonizmu wtórnego. Na początku XX wieku odróżniano już chorobę Parkinsona od parkinsonizmu – który jest pojęciem szerszym obejmującym przypadku parkinsonizmu poinfekcyjnego, toksycznego czy powstałego w przebiegu innych chorób neurozwyrodnieniowych.
Critchley w swojej pracy z 1920 roku wskazał najbardziej charakterystyczne objawy parkinsonizmu naczyniowego, którymi są:
- sztywność mięśni;
- dominujące zaburzenia chodu;
- hipomimię (uboga mimika twarzy, określana często także jako „maskowata twarz);
- symetryczny charakter objawów (najczęściej występujących po obu stronach ciała);
- brak występowania drżenia spoczynkowego;
- objawy piramidowe (np. osłabienie siły mięśniowej, porażenie, niedowład, wzmożenie napięcia mięśni typu spastycznego, wygórowanie odruchów głębokich);
- cechy zespołu rzekomoopuszkowego (występowanie dyzartii wiotkiej – zaburzenia mowy, występowanie dysfagii – zaburzeń połykania, nadmierny ślinotok, wzmożony odruch żuchwowy, podniebienny, i gardłowy czy problemy w poruszaniu językiem, niedowład podniebienia i krztuszenie się);
- otępienie;
- nietrzymanie moczu.
W obrazie klinicznym parkinsonizmu naczyniowego można wskazać kilka istotnych elementów, które mogą wskazać na różnicę pomiędzy tym schorzeniem a chorobą Parkinsona. Niestety parkinsonizm naczyniowy jest błędnie diagnozowany jako choroba Parkinsona u około 3% pacjentów.
Charakterystycznym dla przebiegu parkinsonizmu naczyniowego jest w początkowym etapie choroby występowanie zaburzenie chodu, które polega na tzw. szuraniu – objaw ten pojawia się jedynie u 7% pacjentów z chorobą Parkinsona w początkowych etapach choroby. Kolejną znaczącą różnicą jest brak występowania drżenia spoczynkowego, co jest jednym z podstawowych objawów choroby Parkinson. W parkinsonizmie naczyniowym objaw ten jest niezwykle rzadki i występuje u zaledwie 4% chorych (w chorobie Parkinsona u około 73% chorych).
W leczeniu parkinsonizmu naczyniowego niezwykle ważnym jest wdrożenie profilaktyki wtórnej, która powinna polegać na optymalizacji leczenia hiperlipidemii, cukrzycy, otyłości oraz rehabilitacja. W procesie leczenia równie ważna jest lewodopa – która przynosi dobra odpowiedź w przypadku choroby Parkinsona, jednak przy parkinsonizmie naczyniowym jest zdecydowanie niższa (badania wykazują iż satysfakcjonująca poprawa widoczna jest u 18-38% chorych. Należy nadmienić, iż parkinsonizm naczyniowy w odróżnieniu do choroby Parkinsona w niektórych przypadkach cofa się samoistnie, bez podania leków. Odnotowano takie przypadki, zwłaszcza w odniesieniu do nagłych zachorowań.
Diagnoza parkinsonizmu
Diagnoza zespołów parkinsonowskich jest zróżnicowana tak jak i samo schorzenie. W diagnostyce przydatna jest diagnoza neuropsychologiczna i analiza sygnałów ultrasonograficznych.
Diagnoza neuropsychologiczna polega między innymi na ocenie uwagi, ocenie funkcji wzrokowo – przestrzennych, ocenie funkcji językowych, ocenie funkcji poznawczych, ocenie praksji; ocenie pamięci oraz ocenie funkcji wykonawczych.
Analiza sygnałów ultrasonograficznych umożliwia wykrycie różnic pomiędzy zespołami parkinsonowskimi a chorobą Parkinsona. Dobrym przykładem jest parkinsonizm naczyniowy, gdzie można postawić prawidłową diagnozę wnioskując z historii choroby, badania przedmiotowego oraz wyników tomografii komputerowej mózgu oraz rezonansu magnetycznego mózgu.
Parkinsonizm, a aktywność fizyczna
Ćwiczenia fizyczne mają pozytywny wpływ na objawy parkinsonizmu. Należy pamiętać, iż postępowanie fizjoterapeutyczne powinno być dostosowane indywidualnie dla każdego chorego. Rodzaj oraz intensywność ćwiczeń uzależniona jest przede wszystkim od stopnia nasilenia zaburzeń ruchowych, ale także stanu psychicznego osoby chorej. Nie ma jednego, ustalonego schematu ćwiczeń, powinny być prowadzone zawsze w dostosowaniu do danego pacjenta.
Warto wprowadzić ćwiczenia, które mają na celu zwiększenie stabilność postawy, są to ćwiczenia służące poprawie planowania oraz strategii chodu z wykorzystaniem długich i wyrównanych kroków. Zwiększenie długości kroku oraz szybkości chodu znacząco wpływa na jakoś życia pacjentów. Przeprowadzono badania, które wykazały, iż u chorych z nasileniem objawów w zakresie 2,5 do 4 stopni w skali Hoehn i Yahra jakość życia na podstawie kwestionariusza PDQ39 uległa dużej poprawie. Pacjenci ci mieli wykonywane w warunkach ambulatoryjnych ćwiczenia w dwa razy dziennie po 20 minut przez dwa tygodnie. Poprawa jakości życia oraz ogólnej sprawności utrzymywała się przez 2 miesiące po zakończonych badaniach Należy zaznaczyć, iż pomiędzy zakończeniem badania a spotkaniem kontrolnym pacjenci nie wykonywali żadnych dodatkowych ćwiczeń. Pokazuje to, jak istotna jest rehabilitacja.

Ćwiczeniami, które mogą wykonywać pacjenci cierpiący na parkinsonizm mogą być:
- ćwiczenia na bieżni – poprawiają dynamikę chodu, pomagają w zachowaniu równowagi oraz zmniejszają liczbę upadków, ćwiczenia te ograniczają zaburzenia równowagi oraz chodu, a także zmniejszają stopień nasilenie lęków u pacjentów;
- nordic walking – poprawia postawę ciała, zwiększa jego stabilność, wpływa na zwiększenie szybkości chodu, wydłuża krok oraz mniejsza liczbę epizodów przymrożenia (freezing);
- tai-chi – skierowane jest głównie do pacjentów o lekkim oraz średnim stopniu zaawansowania choroby, ćwiczenia wykorzystują powolne, harmonijne ruchy ciała oraz elementy rozciągania. Pacjenci wykonując regularnie tego typu ćwiczenia wykazują zwiększenie szybkości chodu oraz długości kroku; ogólna poprawę sprawności ruchowej oraz zmniejszenie liczby upadków;
- ćwiczenia statyczne i dynamiczne, które opierają się przede wszystkim na wzmocnieniu mięśni, zwieszeniu zakresu ruchomości stawów;
- ćwiczenia równowagi i chodzenia – mają za zadanie zmniejszenie ilości upadków.
Należy pamiętać, iż wszystkie ćwiczenia wykonywane przez osobę chorującą na parkinsonizm powinny być skonsultowane ze specjalistą z zakresu fizjoterapii, który oceni ogólny stan pacjenta oraz wskaże odpowiednie ćwiczenia.
Bez wątpienia ćwiczenia fizyczne w parkinsonizmie odrywają znaczącą rolę. Dzięki pobudzeniu aktywności chorego możliwe jest zwiększenie sprawności ruchowej oraz siły mięśniowej. Dzięki temu następuje ograniczenie zaburzeń stabilności postawy i chodu, co skutkuje mniejszą liczbą upadków. Ćwiczenia fizyczne mają realny wpływ na poprawę jakości życia pacjentów, należy jednak pamiętać, iż jest to forma wyhamowania choroby, a nie jej wyleczenia. Odpowiednio dobrany zestaw ćwiczeń może działać nauroprotekcyjnie, co obniża ryzyko postępu choroby.
Współcześnie wdrażanych jest wiele badań, dzięki którym możliwym jest poznanie mechanizmów neuropatyczności związanych z neurotransmiją w układach glutaminergicznym i dopaminergicznym.
Podsumowanie
Parkinsonizm, określany także jako zespół parkinsonowski jest grupą objawów, które charakterystyczne są w przebiegu choroby Parkinsona, jednak występują także w przypadku innych schorzeń – takich jak zatrucia, nadciśnienie tętnicze, czy guzy mózgu.
Według szacunków zespół parkinsonowski stanowi 2% przyczyn niepełnosprawności w krajach uprzemysłowionych w populacji powyżej 65. roku życia. Jest także jedną w głównych przyczyn niepełnosprawności seniorów.
Współczesna medycyna wyróżnia trzy główne grupy parkinsonizmu: parkinsonizm pierwotny, parkinsonizm wtórny oraz parkinsonizm atypowy. Zespoły parkinsonowskie są bardzo zróżnicowane, a w celu dokładnego sklasyfikowania danej grupy zespołów parkinsonowskich konieczna jest obserwacja kliniczna, szczegółowy wywiad lekarski oraz badanie przedmiotowe.
Charakterystycznymi objawami parkinsonizmu jest spowolnienie ruchowe, występowanie drżenia, sztywność mięśniowa oraz zaburzenia postawy i chodu.
Największą grupą wśród zespołów parkinsonowskich stanowi właśnie choroba Parkinsona – dotyczy 60% populacji chorych. Bardzo ważne jest prawidłowe różnicowanie choroby Parkinsona z tzw. parkinsonizmem atypowym (postępujące porażenie ponadjądrowe, zanik wieloukładowy, otępienie z ciałami Lewy’ego czy zwyrodnienie korowo-podstawne). Wszystkie te schorzenia objawiają się podobnymi symptomami takimi jak zaburzenia ruchowe czy zaburzenia funkcji poznawczych – różnice obejmują przede wszystkim sekwencji ich pojawiania się w czasie, lokalizacji objawów oraz obecności innych, dodatkowych symptomów. Istnieją drobne, subtelne różnice dotyczące zaburzeń postawy oraz chodu, które neurolog jest w stanie wychwycić, dzięki czemu może postawić prawidłową diagnozę oraz wdrożyć odpowiednie leczenie.
Niezwykle ważna jest prawidłowa diagnostyka, a co za tym idzie wdrożenie prawidłowego leczenia. Szacuje się, iż z powodu błędów diagnostycznych nawet 20% chorych z rozpoznaną chorobą Parkinsona w rzeczywistości chorują na rodzaj parkinsonizmu i odwrotnie.
Osoby z objawami parkinsonizmu powinny regularnie wykonywać drobne ćwiczenia ruchowe – spacery, nordic walking, pływanie, gimnastyka. Dzięki wykonywanym ćwiczeniom możliwe jest zminimalizowanie bóli mięśniowych, których przyczyną jest sztywność parkinsonowska.
Autor: Klaudia Prus, Koordynator Opieki Domowej w Care Experts
Zobacz podobne artykuły:
Parkinsonizm – miniprzewodnik
Parkinsonizm – leczenie
Choroba Parkinsona – miniporadnik
Choroba Parkinsona – przyczyny
Choroba Parkinsona – objawy
Leczenie Choroby Parkinsona
Rehabilitacja w chorobie Parkinsona
Bibliografia
Budkiewicz Sławomir, Koziorowski Dariusz, Fenomenologia zaburzeń ruchowych, Polski Przegląd Neurologiczny, 2008, tom 4, supl. A. https://journals.viamedica.pl/polski_przeglad_neurologiczny/article/viewFile/19996/15699
Dołgan Anna, Budrewicz Sławomir, Kantorska-Janiec Monika, Koszewicz Magdalena, Woch Aleksandra, Psychogenny zespół parkinsonowski – opis przypadku, Polski Przegląd Neurologiczny, 2012, tom 8, nr 2, str. 93-97.
Goede Arkadiusz, Cembrowska Palina, Simińska Edyta, Terapia genowa w chorobie Parkinsona, [W:] pod red. Szklarczyk Marcin, Bajek Edyta, Diagnostyka, profilaktyka, leczenie – najnowsze doniesienia. Tom 1., wyd. Tygiel, 2017, str. 137-149. http://bc.wydawnictwo-tygiel.pl/public/assets/163/Diagnostyka,%20profilaktyka,%20leczenie%20-%20najnowsze%20doniesienia.%20Tom%20I.pdf
Heitzman Janusz, Solak Magdalena, Zespół objawów odstawiennych po lekach antydepresyjnych w badaniach naukowych – implikacje dla lekarzy i pacjentów, Psychiatria Polska 2009, tom XLIII, nr 5, str. 545-555.
Jasińska-Myga Barbara, Zespoły pozapiramidowe u osób w podeszłym wieku, Polski Przegląd Neurologiczny, 2010, tom, 6, nr 4, str. 196-201. https://core.ac.uk/download/pdf/268460028.pdf
Kołodziejczyk Anna, Tokarski Stanisław, Pamięć i uczenie się u osób chorych na parkinsonizm idiopatyczny, Studia Psychologica nr 5, 2014, str. 187-205.
Kozubski W., Liberski PP. i inni, Choroby układu nerwowego, Wydawnictwo Lekarskie PZWL Warszawa 2003
Krygowska–Wajas Anna, Fiszer Urszula, Znaczenie aktywności fizycznej w chorobie Parkinsona, Polski Przegląd Neurologiczny, 2014, tom 10, nr 2, str. 66-70. https://core.ac.uk/download/pdf/268459776.pdf
Sapała Jacek, Wybrane choroby i zaburzenia polekowe – możliwości profilaktyki i leczenia. Część 1, Bezpieczeństwo Farmakoterapii, tom 65, nr 10, 2019, str. 733-742.
Sławek Jarosław, Drżenie w chorobie Parkinsona – rozpoznanie i leczenie, Polski Przegląd Neurologiczny, 2017, tom 13, nr 4, str. 163-172.
Sławek Jarosław, Choroba Parkinsona – jak właściwie rozpoznawać, skutecznie i bezpiecznie leczyć?, Forum Medycyny Rodzinnej 2014, tom8, nr 6, str. 281-291.
Sitek Emilia, Wójcik Jan, Barczak Anna, Sławek Jarosław, Diagnostyka neuropsychologiczna w atypowych zespołach parkinsowskich, Polski Przegląd Neurologiczny, 2015, tom 11, nr 1, str. 21-32.
Szadejko Karol, Schinwelski Michał, Robowski Piotr, Sławek Jarosław, Parkinsonizm naczyniowy: patogeneza, diagnostyka i leczenie, Postępy Nauk Medycznych, t. XIII, nr 4, 2010, str. 306-311.


Zostaw komentarz