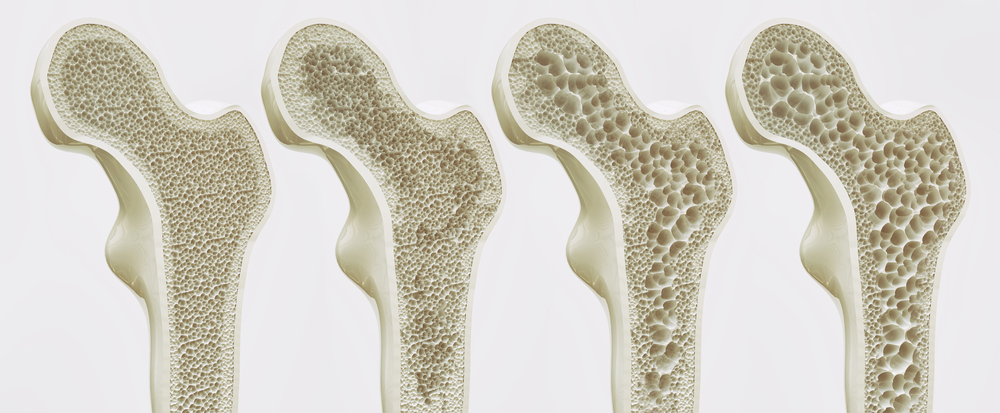
Osteoporoza dotyka głównie osoby starsze oraz kobiety, które przeszły menopauzę. Postrzegana jest współcześnie nie tylko jako istotny problem zdrowotny, ale także socjometryczny. Jest to układowa choroba szkieletu, która charakteryzuje się niską masą kości w konsekwencji czego występuje zwiększona podatność na złamania. Choroba ta została uznana przez Światową Organizację Zdrowia (WHO) jako choroba cywilizacyjna, określana jest także jako „epidemia XXI wieku”. Leczenie osteoporozy polega głównie na zwiększeniu wytrzymałości kości.
Czym jest osteoporoza?
Osteoporoza dotyczy przede wszystkim osób starszych oraz kobiet po menopauzie. Współcześnie obserwuje się wydłużenie życia populacji, proces starzenia się społeczeństw, co w połączeniu z ograniczoną aktywnością ruchową wskazuje na wystąpienie możliwości zwiększenia liczby zachorowań. Między innymi dlatego Światowa Organizacja Zdrowia (WHO) określa osteoporozę jako chorobę cywilizacyjną, czy też „epidemię XXI wieku”. Osteoporoza znana jest ludzkości od tysiącleci, jednak dopiero stosunkowo niedawno zaczęto postrzegać ją jako jednostkę chorobową, a nie efekt starzenia się organizmu. Choroba ta przebiega najczęściej w sposób cichy, bezobjawowy. Postępująca destrukcja układu kostnego nie daje żadnych objawów, zaś jej diagnoza następuje najczęściej przy złamaniu osteoporotycznym, które wskazuje na zaawansowany stan choroby. Określenie choroby wywodzi się z języka greckiego „osteon” – kość oraz języka łacińskiego „porus” – ubytek, dziura. Pierwsze definicje osteoporozy określały, iż jest to choroba, w której występuje gąbczenie kości, tworzenie się pustych przestrzeni, czy „mało kości w kości”. Oblecenie wraz z rozwojem wiedzy dotyczącej metabolicznych chorób układu kostnego naprzemiennie stosuje się dwie definicje. Definicje Światowej Organizacji Zdrowia z 1993 roku, która brzmi:Osteoporoza jest układową chorobą szkieletu, charakteryzującą się niską masą kości, zaburzoną mikroarchitekturą tkanki kostnej prowadzącą do wzmożonej łamliwości kości i złamań. Oraz definicja Natolnal Osteoporosis Fundation i National Institutes of Health – NOF/NIH z 2001 roku, która określa, że osteoporoza jest to choroba szkieletu, charakteryzująca się upośledzoną wytrzymałością kości, co powoduje zwiększone ryzyko złamania.Rodzaje osteoporozy
Ze względu na etologię wyróżnia się osteoporozy pierwotne oraz wtórne.Osteoporoza pierwotna
Osteoporozy pierwotne stanowią około 70% wszystkich przypadków, dzielą się na osteoporozę idiopatyczną (młodzieńczą) oraz inwolucyjną. Osteoporoza młodzieńcza dotyczy przede wszystkim występowania zaburzeń wzrastania szkieletu w odniesieniu do norm wiekowych. W przypadku osteoporozy inwolucyjnej występują zaburzenia metabolizmu układu kostnego, co skutkuje przyspieszeniem występowania fizjologicznej osteopenii. Wyróżnia się dwa typy osteoporozy inwolucyjnej. Osteoporoza inwolucyjna typu 1 – pomenopauzalna – dotyczy kobiet między 50 a 70 rokiem życia, wiąże się z utratą tkanki kostnej (powiązanej z ustaniem funkcji endokrynnych gruczołów jajnikowych). W przebiegu tego typu choroby najczęściej dochodzi do złamań trzonów kręgów oraz bliższej części kości promieniowej. Osteoporoza inwolucyjna typu II – starcza – dotyczy zarówno kobiet jak i mężczyzn, najczęściej populacji po 70. roku życia. Jej występowanie związane jest przede wszystkim ze zmniejszoną aktywności komórek kościotwórczych osteoblastów oraz witaminy D3. W jej przebiegu najczęściej dochodzi do złamań bliższej części kości udowej oraz trzonów kręgów.Osteoporoza wtórna
Osteoporoza wtórna dotyczy około 30% wszystkich zachorowań. Może powstawać w wyniku przyjmowania niektórych leków, występowania defektów genetycznych, czy stanowić efekt zaburzeń endokrynologicznych.Jak rozpoznać osteoporozę?
Osteoporoza jest chorobą, która rozwija się niemal bezobjawowo przez wiele lat. Najczęstszym pierwszym objawem jest ból kości powstały w skutek złamania. Podstawowym celem diagnostycznym jest ocena zagrożenia złamaniem oraz oszacowanie progu możliwości złamania. U pacjentów z podejrzeniem osteoporozy, zgodnie z aktualnymi standardami diagnostycznymi, wykonuje się wywiad, badanie przedmiotowe, a także badanie densytometryczne, laboratoryjne oraz radiologiczne.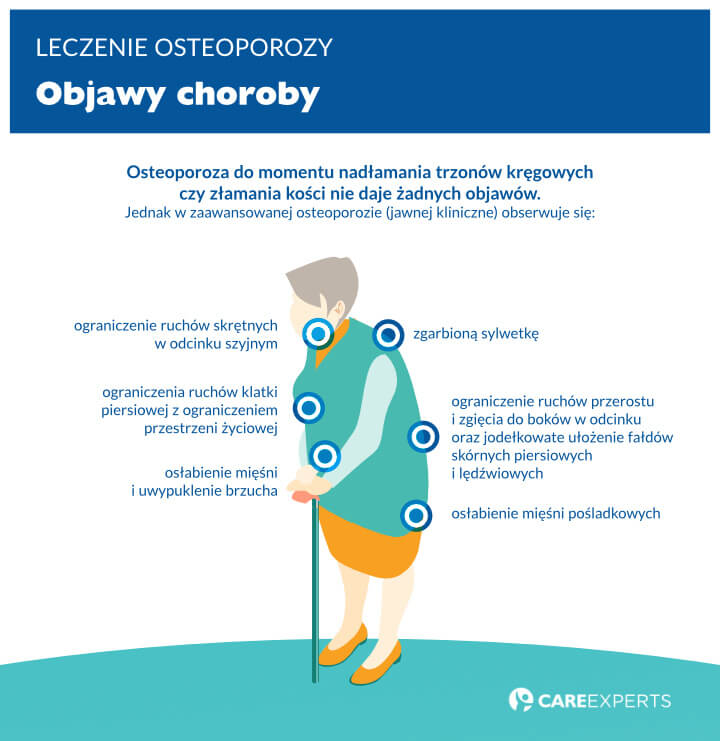
Wywiad oraz badanie przedmiotowe nie jest wystarczające do zdiagnozowania osteoporozy. Prawidłowo przeprowadzony wywiad może jednak dostarczyć informacji o czynnikach pozytywnie oraz negatywnie wpływających na metabolizm kości. Podczas wywiadu lekarz uzyskuje informacje dotyczące wieku, BMI, historii złamań w rodzinie, nałogach i stosowanych używkach, poziomie aktywności fizycznej, diecie, chorobach współistniejących, przebytych chorobach przewlekłych (oraz przyjmowanych lekach), czy skłonnościach do upadków. Podczas wywiadu ustalane są także okoliczności, umiejscowienie i promieniowanie pojawiających się dolegliwości bólowych.
Osteoporoza do momentu nadłamania trzonów kręgowych czy złamania kości nie daje żadnych objawów. Jednak w zaawansowanej osteoporozie – jawnej kliniczne – obserwuje się zgarbioną sylwetkę, osłabienie mięśni pośladkowych i brzucha z uwypukleniem brzucha, ograniczenie czynnych i biernych ruchów przerostu i zgięcia do boków w odcinku piersiowym i lędźwiowym, jodełkowate ułożenie fałdów skórnych piersiowych i lędźwiowych czy ograniczenie ruchów skrętnych w odcinku szyjnym, ograniczenia ruchów klatki piersiowej z ograniczeniem przestrzeni życiowej. Zmiany te powstają w wyniku złamań lub nadłamań kości i mogą zostać udokumentowane w badaniu radiologicznym. Obraz radiologiczny nie jest narzędziem dzięki któremu można zdiagnozować osteoporozę, jednak jest niezastąpiony w diagnostyce złamań.
Możliwe jest określenie ryzyka wystąpienia złamań, jeszcze przed ich wystąpieniem poprzez badanie BMD – czyli zbadanie gęstości mineralnej kości. Kryteria densytometryczne osteoporozy opierają się na pomiarze BMD w szyjce kości udowej metodą podwójnej absorpcjometrii rentgenowskiej i porównaniu jej do wartości referencyjnej, jaką jest szczytowa masa kostna zdrowych młodych kobiet w wieku 20-29 lat. Ujemna wartość wskaźnika T zwiększa się wraz z wiekiem. Wskaźnik Z-score wyraża porównanie uzyskanej w osoby baraniej wartości gęstości masy kostnej do średniej wartości BMD osób w tym samym wieku.
Kryteria densytometryczne rozpoznania osteoporozy:
| Rozpoznanie | Wartość wskaźnika T lub Z |
| Norma | -0,9 ÷ 1,0 |
| Osteopenia | -2,4 ÷ -1,0 |
| Osteoporoza | ≤ -2,5 |
| Ciężka OP | ≤ -2,5 i jedno lub więcej złamań |
Zgodnie z wytycznymi Światowej Organizacji Zdrowia podstawowym miejscem pomiaru BDM jest bkk udowej, zaś u osób poniżej 60 r.ż. dopuszcza się pomiar w odcinku lędźwiowym kręgosłupa. Związane jest to z faktem, iż wraz z wiekiem w kręgosłupie dochodzi do zmian zwyrodnieniowych, które generują ostefity podnoszące wartość pomiaru BMD.
Do oceny ryzyka złamania służy także narzędzie FRAX, które zostało opracowane przez ekspertów Światowej Organizacji Zdrowia. Do jego obliczenia można posłużyć się elektronicznym algorytmem gdzie podaje się takie dane jak: wiek, płeć, waga, wzrost oraz czynniki ryzyka. Dzięki tym danym uzyskuje się 10-letnie bezwzględne ryzyko złamania (RB-10).
Leczenie osteoporozy
Zasadniczym celem leczenia osteoporozy jest uniknięcie złamań osteoporotycznych. Możliwe jest to poprzez zwiększenie wytrzymałości kości na złamanie oraz eliminację czynników, które mogą doprowadzić do powstania urazu – przede wszystkim wdrażana jest profilaktyka upadków. Leczenie farmakologiczne jest długotrwałe i bardzo często również kosztowne – dlatego ważna jest współpraca pacjenta z lekarzem. Warto zaznaczyć, że skuteczne leczenie osteoporozy powinno trwać co najmniej kilka lat.
Leczenie skierowane jest do osób u których zdiagnozowano obciążenie ryzykiem bezwzględnego złamania (RB-10). Współczesna badania wskazują następujące postępowanie u pacjentów:
- RB-10 > 10% – zdrowy styl życia, poprawę ogólnej sprawności fizycznej, zapobieganie upadkom
- RB-10 < 20% – wdrożenie leczenia farmakologicznego.
Częstość upadków wzrasta wraz z wiekiem, szacuje się, że po 65. r.ż. aż 35% ogólnie zdrowych osób doznaje upadku raz w roku, zaś po 80 r.ż. prawie 50%. Z danych statystycznych wynika, że kobiety upadają trzy krotnie częściej niż mężczyźni, a do większości (60%) z nich dochodzi w domu. Około 5% upadków kończy się złamaniem.
W związku z powyższym każdy senior, niezależnie czy występuje podejrzenie osteoporozy powinien zostać poinformowany o ryzyku upadku oraz możliwościach ich uniknięcia. Na wytępianie upadku składa się kilka przyczyn – czynniki środowiskowe (zewnętrzne) oraz czynniki medyczne (wewnętrzne). Do czynników środowiskowych można zaliczyć wszystkie przeszkody na podłodze, śliskie dywaniki, brak uchwytów w łazience, schody, progi, nieprawidłowe obuwie, nierówne chodniki, lód czy transport publiczny. Czynników wewnętrznych może być bardzo wiele, jednak najczęstszymi są: choroby serca, omdlenia, zaburzenia neurologiczne czy reakcja na niektóre leki. Działania zmierzające do zapobiegania wystąpienia upadkom znacząco wpływają na prewencję złamań.
Podczas doboru leku stosowanego w farmakoterapii osteoporozy należy uwzględnić:
- ogólny stan oraz wiek pacjenta;
- ryzyko złamań kręgów oraz złamań poza kręgowych;
- mechanizmy działania poszczególnych leków oraz przeciwwskazania do jego stosowania;
- występowanie chorób współistniejących oraz leków które przyjmuje pacjent na te dolegliwości;
- możliwość prawidłowego oraz systematycznego przyjmowania leków oraz jego cenę.
Leczenie farmakologiczne wpływa na podstawowe procesy zachodzące przy przebudowie tkanki kostnej, czyli resorpcję (stosuje się leki antyresorpcyjne) oraz tworzenie kości (stosowane leki anaboliczne). Ich działaniem jest poprawa gęstości mineralnej kości, zwiększają wytrzymałość mechaniczną – dlatego stosowane są jedynie u osób z niską masą kostną. Współcześnie nie opracowano jeszcze leków, które zmniejszałyby ryzyko złamania nie zwiększające jednocześnie masy kostnej.
Leki antyresorpcyjne wykazują wysoką skuteczność w hamowaniu nowych złamań, jednak wywołują one także różne działania uboczne, zaś niektóre z nich wymagają wyjątkowej dyscypliny w ich przyjmowaniu. Lekarz zawsze wybierając leczenie farmakologiczne bierze pod uwagę indywidualne bezpieczeństwo pacjenta. Leczenie antyresorpcyjne skuteczne jest jedynie u pacjentów z niską masą kostną (T-score -2,0). Co istotne, przed rozpoczęciem tego leczenia niezbędnym jest sprawdzenie BMD metodą DEXA w szyjce kości udowej. Leki antyresporpcyjne ogólnie rzecz ujmując zapobiegają pogłębianiu się degradacji kości, nie powodują zaś wzrostu grubości beleczek kostnych oraz liczby połączeń pomiędzy nimi, nie pogrubiają także części korowej.
Leki anaboliczne są preparatami, które stymulują tworzenie nowej tkanki kostnej, głównie poprzez działanie na osteoblasty, zaś w mniejszym stopniu jej resorpcje. Leki te pozytywnie wpływają na makro oraz mikroarchitekturą tkanki kostnej, co skutkuje mniejszymi skłonnościami do powstawania złamań. Leków anabolicznych jest zdecydowanie mniej niż leków antyresorpcyjnych. Jednymi z najbardziej obiecujących leków anabolicznych są parathormon oraz stront. Parthormon (PHT) jako hormon wydzielany przez przytarczyce w sposób ciągły nasila resorpcje kości, podawany jednak cyklicznie, pulsacyjnie we wstrzyknięciach ujawnia znaczące działanie anaboliczne na kości. Dzięki pulsacyjnej podaży PHT możliwa jest odbudowa odporności tkanki kostnej dzięki stymulacji kościotworzenia na powierzchni kości, pogrubienie warstw beleczek oraz zwiększenie liczby beleczek kostnych oraz ich połączeń. Stont (Renelinian stontu) ma działanie przerciwresorpcyjne oraz anaboliczne dzięki wzrostowi aktywności preosteoblastów i zmniejszenie zróżnicowania i aktywności resorpcyjnej osteoklastów.

Celem leczenia osteoporozy jest ograniczenie lub eliminację złamań osteoporotycznych, które można osiągnąć poprzez wytrzymałości kości oraz eliminację czynników, które mogą prowadzić do upadków. Lekami, które mają udowodnioną skuteczność przeciwzłamaniową są: Alendronian, Rizendronian, Ibandronian, Zolendronian, Ranelinian stontu, Teryparatyd, Kalcytonina, Raloksifen.
Najczęstszymi postępowaniami terapeutycznymi w leczeniu osteoporozy 1 rzutu są:
- Bisfosoniany doustne, które stanowią leczenie w zapobieganiu złamaniom osteoporotycznym u kobiet z osteoporozą pomenopauzalna (preparaty takie jak alendronian, rizedronian, ibandronian); u mężczyzn z osteoporozą (preparaty takie jak: alendronian i rizedronian) oraz u pacjentów z osteoporozą indukowaną glikokortykosteroidami (preparaty alendronian, rizedronia).
- Bifosfoniany i.v. kierowane są po pacjentów z przeciwskazaniami takimi jak unieruchomienie bezpośrednio po złamaniu biodra, kręgosłupa, po udarach, u których występują patologie przewodu pokarmowego raz osób, które nie tolerują doustnych bisfosfonianów.
- Renelinian strontu jest alternatywą terapeutyczną dla kobiet po menopauzie, u których występuje niska aktywność markerów obrotu kostnego, z wartością BMD odpowiadającą osteopenii (T-score od -1,0 do -2,5) oraz po 80 r.ż.
- Densosumab stanowi alternatywę terapeutyczną dla kobiet po menopauzie oraz mężczyzn z hipogonadyzmem (w przebiegu terapii raka stercza) niezależnie od wyjściowej aktywności markerów obrotu kostnego. Ponad to stosowany jest również u chorych z przewlekłą chorobą nerek.
Najczęstszymi postępowaniami terapeutycznymi w leczeniu osteoporozy 2 rzutu są:
- Teryparatyd, który cechuje się wysoką skutecznością minimalizowania ryzyka złamań osteoporotycznych u kobiet oraz mężczyzn z ciężką osteoporozą. Co istotne ze względu na bezpieczeństwo ogranicza się jego stosowanie do 18 miesięcy (FDA, Stany Zjednoczone) oraz 24 miesięcy (EMEA, Unia Europejska). Aby utrzymać uzyskany efekt należy kontynuować leczenie bisfosfoninem.
- Raloksyfen – leczenie zapobiega jedynie złamaniom trzonów kręgów.
- Kalcytonina – leczenie zapobiega wyłącznie złamaniom trzonów kręgów.
Autor: Klaudia Prus, Koordynator Opieki Domowej w Care Experts
Zobacz podobne artykuły:
Osteoporoza
Osteoporoza – objawy
Choroby wieku podeszłego
Bibliografia
- Dardzińska Jolnata, Chabaj – Kędroń Hanna, Małgorzewicz Syliwa, Osteoporoza jako choroba społeczna i cywilizacyjna – metody profilaktyki, Hygeia Public Health 2016, 51(1): 23-3, http://www.h-ph.pl/pdf/hyg-2016/hyg-2016-1-023.pdf
- Guła Zofia, Korkosz Mariusz, Osteoporoza w wieku podeszłym – patogeneza, ocena ryzyka złamań i skuteczność przeciwwłamaniowa leków, Gerontologia Polska, tom 18, nr 3, 107-113, http://gerontologia.org.pl/wp-content/uploads/2016/05/2010-03-3.pdf
- Janiszewska Mariola, Kulik Teresa, Dziedzic Małgorzata, Żołnierczuk – Kieliszek Dorota, Barańska Agnieszka, Osteoporoza jako problem społeczny – patogeneza, objawy, i czynniki ryzyka osteoporozy po menopauzalnej, Probl Hig Epidemiol 2015, 96(1): 106-11, http://www.phie.pl/pdf/phe-2015/phe-2015-1-106.pdf
- Marcinowska – Suchowierska Ewa, Czerwiński Edward, Badurski Janusz, Walicka Magdalena, Tałataj Marek, Osteoporoza – diagnostyka i terapia u osób starszych, Postępy Nauk Medycznych, t. XXIV, nr 5, 2011, http://www.pnmedycznych.pl/wp-content/uploads/2014/09/pnm_2011_410_423.pdf
- Buczkowski Krzysztof, Chubacz Sławomir, Horst – Sikorska Wanda, Jaroszyński Andrzej, Siebert Janusz, Tałataj Marek, Ignaszak – Szczepańska Magdalena, Kardas Przemysław, Osteoporoza. Postępowanie profilaktyczne, diagnostyczne i lecznice. Wytyczne dla lekarzy podstawowej opieki zdrowotnej, https://journals.viamedica.pl/forum_medycyny_rodzinnej/article/viewFile/19701/15415
- Kwiatkowska Izabela, Lubawy Michalina, Formanowicz Dorota, Postępowanie żywieniowe w prewencji osteoporozy osób starszych, Geriatria 2019; 13: 177-183, https://www.akademiamedycyny.pl/wp-content/uploads/2019/12/Geriatria_3_06.pdf
- Rajska – Neumann Agnieszka, Osteoporoza – definicja, epidemiologia, rozpoznawanie, leczenie i profilaktyka, Farmacja Współczesna 1008; 1: 48-53, https://www.akademiamedycyny.pl/wp-content/uploads/2016/05/200801_Farmacja_006.pdf
- Program koordynacji profilaktyki złamań osteoporotycznych, Program polityki zdrowotnej, http://zdrowie.gov.pl/power/zamowienia/download/dok_id/422/zal/1458/type/zal/dir/pub.html


Zostaw komentarz